Bệnh lý ngoài sụn chêm
Ngày xuất bản
Bài viết này được biên soạn dựa trên bài thuyết trình của David Rubin và được Robin Smithuis chuyển thể cho Trợ lý Chẩn đoán Hình ảnh.
Bài tổng quan này tập trung vào tất cả các bệnh lý không thuộc sụn chêm của khớp gối.
Xem bài viết có tiêu đề MRI Khớp gối – Bệnh lý Sụn chêm để tìm hiểu về bệnh lý của sụn chêm.
Các ca lâm sàng tương tác được trình bày trong thanh menu.
Dây chằng
Dây chằng chéo trước
Dây chằng chéo trước (ACL) có cấu trúc giải phẫu đặc biệt. Đây là cấu trúc nằm trong khớp nhưng ngoài màng hoạt dịch.
Màng hoạt dịch gấp lại bao phủ bên ngoài dây chằng. Do đó, khi nội soi khớp, phẫu thuật viên quan sát qua lớp màng hoạt dịch.
Đôi khi khi có đứt dây chằng, lớp màng hoạt dịch vẫn còn nguyên vẹn và chỉ thấy ACL xuất huyết.
ACL được cấu tạo từ 3-5 lớp bó sợi. Giữa các bó sợi có thể có mô mỡ, màng hoạt dịch hoặc đôi khi một ít dịch. Điều này lý giải tại sao ACL không có màu đen hoàn toàn trên ảnh PD.
Không nên đánh giá ACL trên ảnh PD vì có thể gây ấn tượng sai về bệnh lý.
Chỉ đánh giá ACL trên chuỗi xung T2W và ngay cả trên các ảnh này, ACL cũng không nhất thiết phải hoàn toàn màu đen.
Tiêu chuẩn ACL bình thường:
- Hướng các bó sợi dốc bằng hoặc dốc hơn so với trần liên lồi cầu.
- Các bó sợi liên tục từ mâm chày đến lồi cầu đùi.
Vì vậy, trên MRI, các dấu hiệu trực tiếp của đứt dây chằng bao gồm: gián đoạn trên T2W, hướng bất thường hoặc không quan sát được dây chằng.
Nhiều dấu hiệu gián tiếp của đứt dây chằng đã được mô tả, nhưng chúng không thực sự hữu ích vì chúng ta cần dựa vào việc quan sát trực tiếp dây chằng.
Chỉ có phù xương (bone bruise) mới là dấu hiệu gián tiếp có giá trị.
Lưu ý rằng trên ảnh mặt phẳng vành và mặt phẳng ngang, các bó sợi ACL nằm sát ngay bên cạnh xương của hõm liên lồi cầu (mũi tên).
Tuyệt đối không được có dịch giữa các bó sợi ACL và xương lồi cầu ngoài (gọi là ‘dấu hiệu hõm rỗng’).
Cũng cần lưu ý rằng dây chằng chéo sau (PCL) cũng được cấu tạo từ nhiều bó sợi.
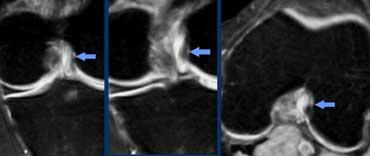
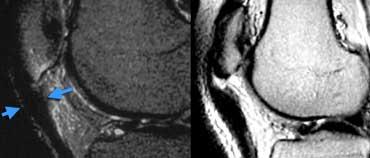
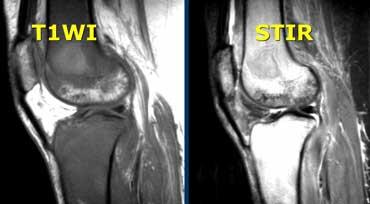
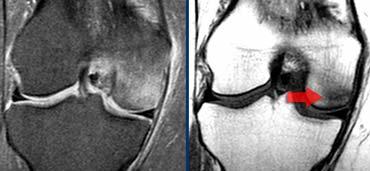
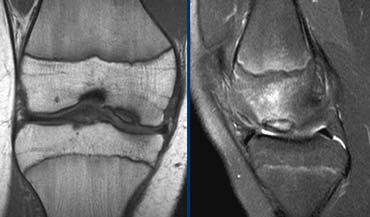
TRÁI: Đứt ACL cấp tính. Các bó sợi ACL quá nằm ngang so với trần liên lồi cầu. PHẢI: Gián đoạn các bó sợi.
Dây chằng chéo trước (2).
Ca bệnh bên trái cho thấy dây chằng có hướng quá nằm ngang và các bó sợi bị gián đoạn, tức là có hướng bất thường và mất liên tục.
Dựa trên các hình ảnh này, chúng ta không thể phân biệt giữa đứt hoàn toàn, rách độ cao một phần hay rách một phần.
MRI không phân biệt chính xác giữa rách ACL một phần hay hoàn toàn.
Tuy nhiên, chúng ta có thể phân biệt giữa tổn thương độ cao hay độ thấp.
Tổn thương độ cao được định nghĩa là ‘không quan sát được hơn 50% số bó sợi’.
Vì vậy, nếu phẫu thuật viên chỉnh hình can thiệp trong trường hợp tổn thương độ cao, họ sẽ tìm thấy ACL đứt hoàn toàn hoặc rách một phần độ cao cần được tái tạo.
Ngược lại, nếu hầu hết các bó sợi có vẻ còn nguyên vẹn trên MRI, gợi ý rách ACL độ thấp, họ sẽ tìm thấy ACL còn nguyên hoặc rách một phần, vẫn còn vững và không cần điều trị.
TRÁI: Đứt ACL kèm phù xương phía bên ngoài. PHẢI: Lồi cầu trước va chạm vào phần sau mâm chày. ACL đứt do bị kéo căng.
Dây chằng chéo trước (3).
Phù xương xuất hiện ở vị trí rất điển hình, phản ánh cơ chế trật khớp là nguyên nhân gây đứt ACL.
Dây chằng chéo trước (4)
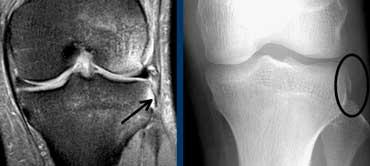
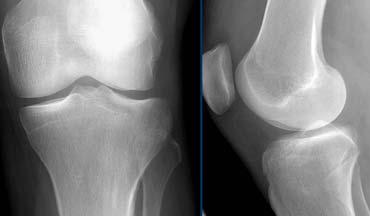
Trên X-quang, một dấu hiệu gián tiếp quan trọng của đứt ACL là gãy xương Segond.
Khó nhận thấy trên MRI nhưng dễ phát hiện hơn nhiều trên phim X-quang thường.
Gãy xương Segond là gãy xương bong điểm bám của dải bên ngoài do cơ chế xoay trong và lực vẹo trong.
Trong 75-100% trường hợp sẽ kèm theo đứt ACL.
Tam chứng bất hạnh hay hội chứng O’Donoghue là một tổ hợp tổn thương khác.
Tổn thương tam chứng bất hạnh thường xảy ra trong các môn thể thao đối kháng như bóng đá khi gối bị va chạm từ phía ngoài.
Điều này gây tổn thương ba cấu trúc của khớp gối:
- Đứt ACL
- Đứt dây chằng bên trong (MCL)
- Rách sụn chêm trong
Dây chằng chéo trước (5)
Ca bệnh bên trái cho thấy ACL bị đứt.
Các bó sợi có hướng bất thường (quá nằm ngang).
Tuy nhiên, khó xác định liệu các bó sợi này có còn bám vào lồi cầu đùi hay không.
Góc gấp cấp tính của dây chằng là do ACL và PCL đã dính vào nhau thành sẹo (xem bên dưới).
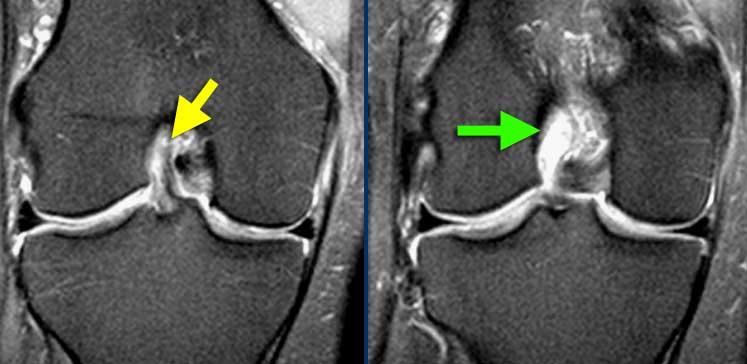
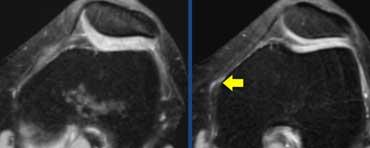
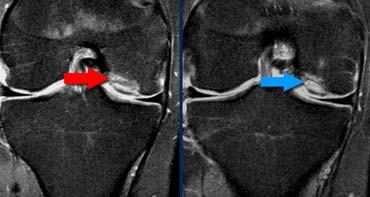
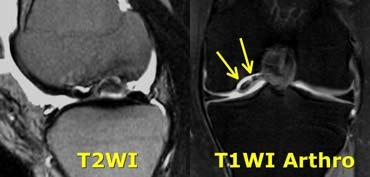
TRÁI: Các bó sợi ACL có hướng bình thường nhưng không bám vào lồi cầu đùi. PHẢI: Dấu hiệu hõm rỗng: dịch áp sát mặt trong lồi cầu ngoài.
Đôi khi dễ đánh giá hơn liệu các bó sợi có còn bám vào xương hay không khi quan sát trên mặt phẳng vành.
Tuyệt đối không được có dịch áp sát mặt trong lồi cầu ngoài.
Nếu có dịch ở vị trí này, được gọi là ‘dấu hiệu hõm rỗng’, cho thấy ACL đã bị bong khỏi điểm bám trên lồi cầu đùi.
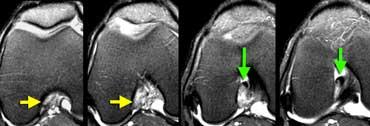
Trên mặt phẳng ngang có dấu hiệu hõm rỗng (mũi tên vàng) ở vị trí lẽ ra ACL phải bám vào lồi cầu. Ở mức thấp hơn (sang phải), ACL đứt đã dính sẹo vào PCL (mũi tên xanh lá).
Trên mặt phẳng ngang cũng phải thấy dây chằng nằm sát bên lồi cầu.
Ở mức thấp hơn, chúng ta thấy ACL đứt bám dính vào dây chằng chéo sau.
Chúng đã dính vào nhau thành sẹo.
Đây là hình ảnh rất thường gặp trong đứt ACL mạn tính.
Sự dính sẹo này tạo ra góc gấp cấp tính của dây chằng.
Mặc dù ACL đã dính vào PCL, nhưng vẫn không đủ vững và cần phải tái tạo.
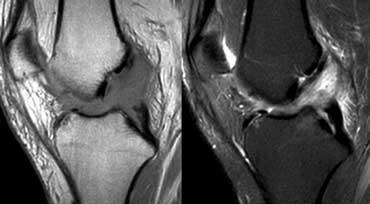
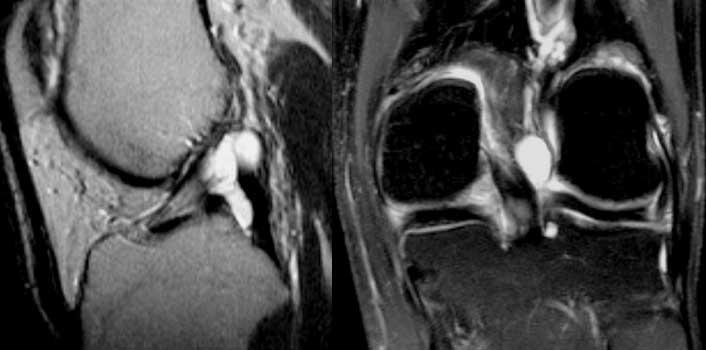
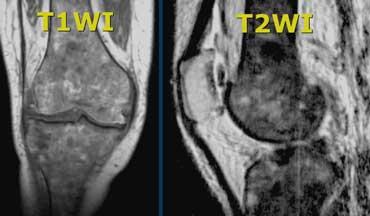
Thoái hóa nhầy ACL. Bệnh nhân này được phẫu thuật vì lý do khác và các phẫu thuật viên nhận định là bình thường vì trông có vẻ bình thường.
Dây chằng chéo trước (6)
Ca bệnh bên trái cho thấy ACL không quan sát được trên ảnh PD. Tuy nhiên, bài học ở đây là ‘không đánh giá dây chằng trên ảnh PD’.
Nếu muốn đánh giá ACL, hãy xem trên chuỗi xung T2W.
Ảnh T2W cho thấy các bó sợi liên tục từ mâm chày đến lồi cầu đùi với hướng bình thường. Vậy ACL còn nguyên vẹn.
Đây là trường hợp thoái hóa nhầy. Bình thường giữa các bó sợi ACL có thể có màng hoạt dịch hoặc mô mỡ.
Trong quá trình lão hóa bình thường, các thành phần này có thể chuyển thành chất dạng keo.
Điều này không ảnh hưởng đến độ bền của ACL.
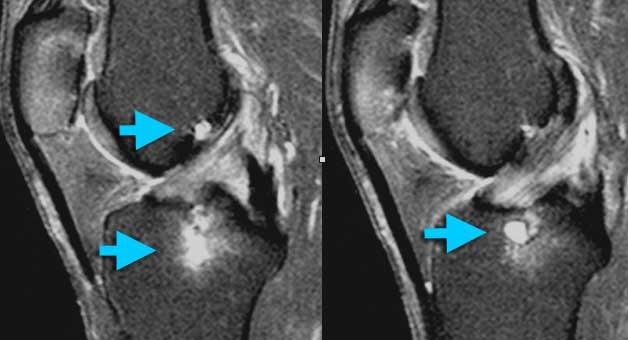
Thoái hóa nhầy ACL kèm hình thành nang (nang hạch trong xương). Chất nhầy bị đẩy từ giữa các bó sợi ACL vào trong xương. Khi nội soi khớp, ACL và xương trông bình thường.
Dây chằng chéo trước (7)
Một ca thoái hóa nhầy ACL khác.
Tình trạng này thường kèm theo hình thành nang trong xương.
Có thể gọi là nang hạch, nhưng cũng có thể xem là bình thường vì không có ý nghĩa lâm sàng.
Đây là một phần của quá trình lão hóa bình thường.
Dây chằng chéo trước (8)
Ca bệnh bên trái cho thấy nang tách biệt khỏi ACL, khác với thoái hóa nhầy.
Đây là nang hạch, có thể cũng là một dạng thoái hóa.
Điểm khác biệt so với thoái hóa nhầy là các nang này có thể gây triệu chứng lâm sàng.
Đôi khi các nang này sẽ được dẫn lưu dưới hướng dẫn siêu âm.
Cần sử dụng kim có kích thước lớn vì chất bên trong rất đặc.
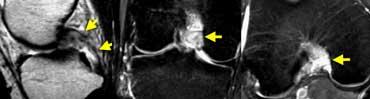
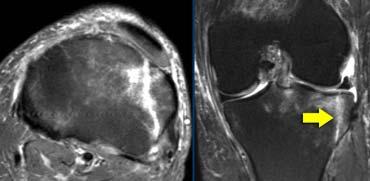
Đứt PCL cấp tính: Trên mặt phẳng vành và mặt phẳng ngang, hầu hết các bó sợi đã mất, đây là tổn thương độ cao.
Dây chằng chéo sau
Chúng ta áp dụng các tiêu chuẩn tương tự cho tất cả các dây chằng khác trong cơ thể.
Ca bệnh bên trái cho thấy đứt PCL độ cao.
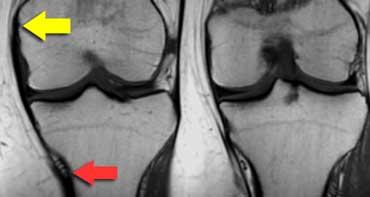
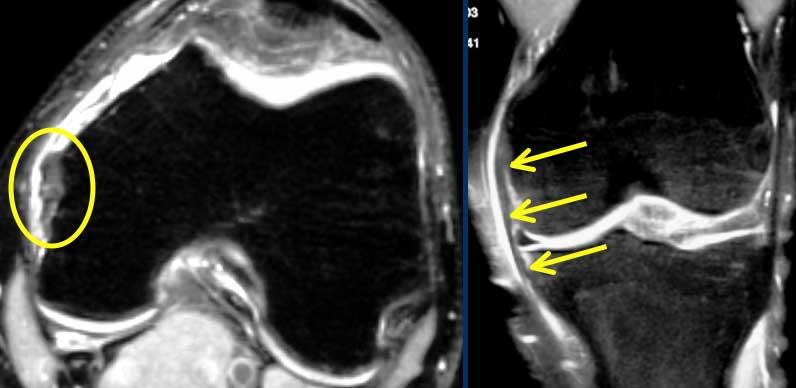
MCL từ lồi cầu trong (mũi tên vàng) đến dưới các mạch máu gối dưới trong (mũi tên đỏ), khoảng 7 cm dưới khe khớp.
Dây chằng bên trong
Dây chằng bên trong nông (MCL) chạy từ lồi cầu trong đến điểm bám không chỉ gần khớp mà còn xuống tận 7 cm dưới khe khớp.
Tại điểm đó có ba mốc giải phẫu: động mạch gối dưới trong và hai tĩnh mạch đi kèm (hình minh họa).
Phần sâu của MCL, ngay cả khi bình thường, đôi khi cũng không quan sát được.
Nó nằm sát với sụn chêm trong và MCL nông.
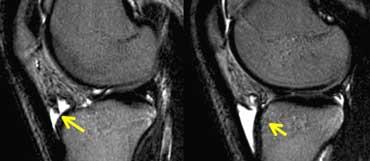
Dây chằng bên trong (2)
Ca bệnh bên trái cho thấy bong gân độ I của dây chằng bên trong.
Nang, Túi Hoạt Dịch và Ngách Khớp
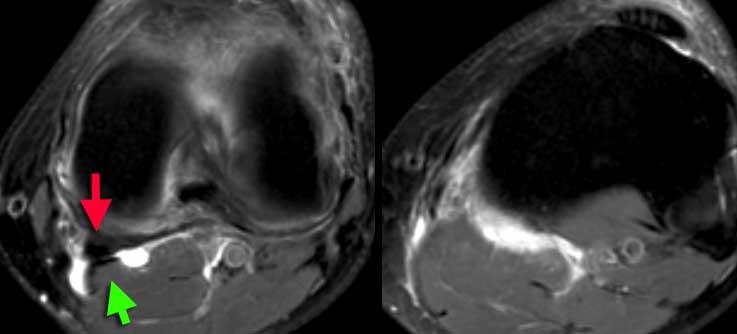
TRÁI: Nang khoeo xuất phát giữa gân cơ bán màng (mũi tên đỏ) và cơ cùng gân cơ sinh đôi (mũi tên xanh lá). PHẢI: Nang khoeo vỡ với dịch lan dọc theo các cơ.
Có khoảng 12 túi hoạt dịch và ngách khớp được đặt tên ở vùng gối.
Một số rất phổ biến, một số khác ít gặp hơn.
Đây là các cấu trúc được lót bởi màng hoạt dịch.
Ngách khớp phổ biến nhất là nang khoeo hay còn gọi là nang Baker.
Vị trí xuất phát nằm giữa gân cơ bán màng và gân cơ sinh đôi.
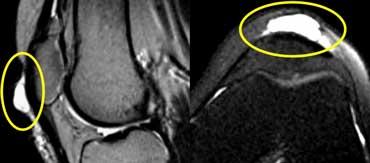
Viêm túi hoạt dịch trước xương bánh chè
Hình bên trái minh họa các đặc điểm hình ảnh điển hình của viêm túi hoạt dịch trước xương bánh chè.
Viêm túi hoạt dịch dưới xương bánh chè sâu
Viêm túi hoạt dịch dưới xương bánh chè sâu là một thể viêm túi hoạt dịch ít gặp.
Đôi khi có liên quan đến bệnh Osgood-Schlatter.
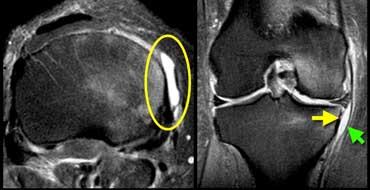
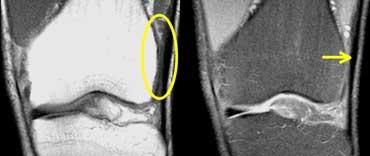
Viêm túi hoạt dịch dây chằng bên trong nằm giữa MCL sâu (mũi tên vàng) và MCL nông (mũi tên xanh lá).
Các túi hoạt dịch này đều được đặt tên theo các cấu trúc lân cận.
Do đó, viêm túi hoạt dịch nằm giữa MCL sâu và MCL nông được gọi là viêm túi hoạt dịch dây chằng bên trong.
Nang, Túi Hoạt Dịch và Ngách Khớp (2)
Túi hoạt dịch thứ phát là các túi hoạt dịch hình thành ở những vị trí bình thường không có túi hoạt dịch.
Túi hoạt dịch này được hình thành do ma sát bất thường.
Hội chứng ma sát dải chậu chày
Vị trí ma sát bất thường thường gặp là giữa dải chậu chày và lồi cầu ngoài, hay xảy ra ở vận động viên đi bộ tốc độ cao, đạp xe và đôi khi ở người chạy bộ.
Khi túi hoạt dịch hình thành tại vị trí này, tình trạng này được gọi là ‘Hội chứng ma sát dải chậu chày’.
Hình bên trái là một vận động viên đi bộ tốc độ cao với triệu chứng đau mặt ngoài gối.
Bình thường phải có mô mỡ giữa dải chậu chày và lồi cầu ngoài, nhưng trong trường hợp này mô mỡ không còn hiện diện.
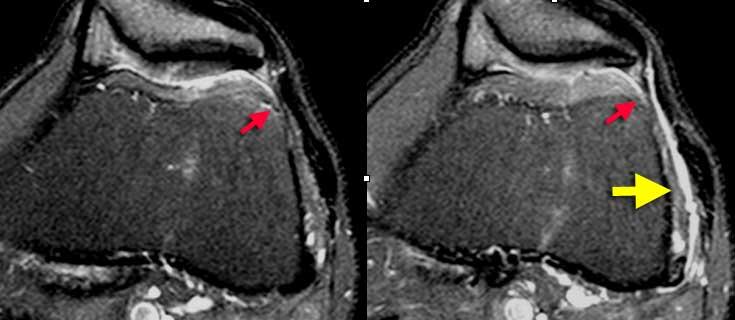
Hội chứng ma sát dải chậu chày: Dịch trong túi hoạt dịch thấy được giữa dải chậu chày và xương đùi (mũi tên vàng). Dịch khớp dừng lại tại các mũi tên đỏ.
Cùng bệnh nhân trên. Trên các lát cắt axial, có thể thấy dịch trong túi hoạt dịch nằm giữa dải chậu chày và xương đùi bên dưới.
Đôi khi cần phân biệt dịch tại vị trí này với dịch khớp.
Cần xem xét toàn bộ các lát cắt hình ảnh.
Trong trường hợp này, dịch khớp dừng lại tại các mũi tên đỏ.
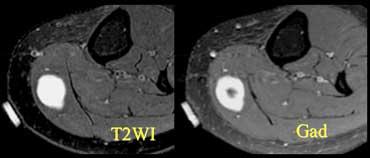
Bệnh nhân có khối sờ thấy được. Đã đặt marker. Tổn thương ngấm thuốc tương phản từ do u xơ thần kinh.
Cần lưu ý rằng không phải mọi tổn thương tăng tín hiệu trên chuỗi xung T2W đều là dịch.
Cần nghi ngờ khi có hình ảnh trông giống như ổ dịch nhưng không nằm ở vị trí thông thường của túi hoạt dịch, nang hoặc ngách khớp.
Nên tiêm Gadolinium để phân biệt tổn thương dạng nang với tổn thương đặc.
Gân cơ tứ đầu đùi và Gân bánh chè
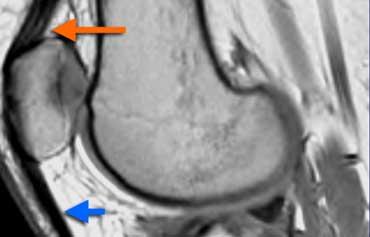
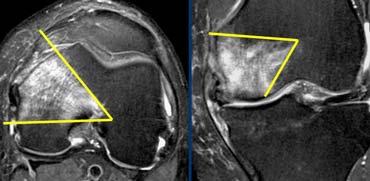
Cơ chế duỗi gối bình thường: Gân cơ tứ đầu đùi gồm ba lớp (mũi tên cam). Gân bánh chè (mũi tên xanh) và gân cơ tứ đầu đùi có ranh giới phía sau rõ nét.
Cơ chế duỗi gối bình thường
Cơ chế duỗi gối bao gồm cơ và gân cơ tứ đầu đùi, xương bánh chè và gân bánh chè.
Gân cơ tứ đầu đùi được cấu thành từ bốn gân nhưng hiển thị thành ba lớp trên ảnh mặt phẳng đứng dọc (sagittal).
Gân bám rộng từ mặt trước xương bánh chè gần đến mặt sau.
Các gân cơ tứ đầu đùi cũng như gân bánh chè có tín hiệu đồng nhất nhưng không nhất thiết phải đen trên ảnh chuỗi xung PD.
Chúng có ranh giới phía sau rõ nét.
Không nên có hiện tượng dày khu trú.
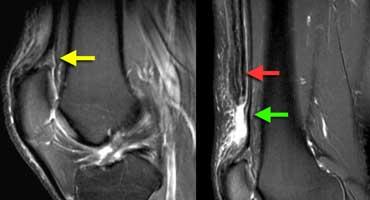
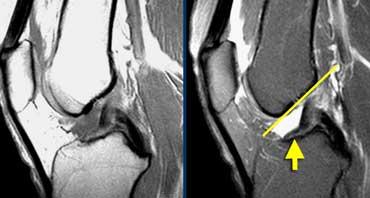
Rách một phần gân cơ tứ đầu đùi: Ảnh chuỗi xung T2W. TRÁI: Điểm bám gân bất thường. PHẢI: Phần lớn gân bị co rút (mũi tên đỏ), phần sâu (cơ rộng trung gian) vẫn còn nguyên vẹn.
Rách gân cơ tứ đầu đùi
Trường hợp bên trái cho thấy điểm bám gân cơ tứ đầu đùi bất thường.
Chỉ còn một lớp và điểm bám không trải dài từ mặt trước xương bánh chè đến gần mặt sau.
Trong trường hợp như vậy, cần chụp thêm các lát cắt ở vị trí cao hơn sau khi điều chỉnh lại cuộn thu tín hiệu để đánh giá tình trạng tại đó.
Phần gân cơ tứ đầu đùi bị rách đã co rút lên trên.
Phần sâu vẫn còn nguyên vẹn.
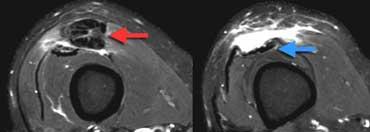
TRÁI: Gân bị rách với bệnh lý gân có từ trước (mũi tên đỏ). PHẢI: Gân cơ rộng trung gian còn nguyên vẹn.
Cùng bệnh nhân, ảnh mặt phẳng ngang (axial).
Gân cơ tứ đầu đùi bị rách rất dày, gợi ý bệnh lý gân (tendinopathy).
Gân bình thường không bị rách, vì vậy luôn cần tìm kiếm các dấu hiệu của bệnh lý gân có từ trước.
Ở bất kỳ vị trí nào trên cơ thể, nếu thấy hình ảnh gân bị rách nhưng không có bệnh lý gân từ trước, cần cân nhắc kỹ lưỡng xem chẩn đoán có thực sự chính xác không.
Lát cắt ở mức thấp hơn cho thấy cơ và gân cơ rộng trung gian bình thường.
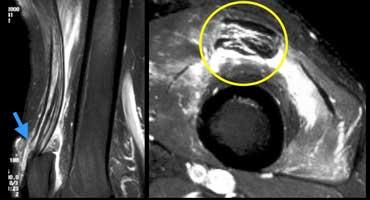
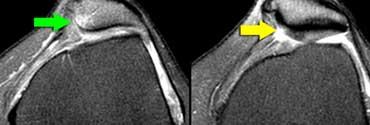
TRÁI: Rách một phần gân cơ tứ đầu đùi. Chỉ có gân cơ thẳng đùi bị rách (mũi tên xanh). PHẢI: Bệnh lý gân có từ trước (vòng tròn vàng) trên ảnh mặt phẳng ngang.
Một ví dụ khác về rách một phần gân cơ tứ đầu đùi.
Rách hoàn toàn gân cơ tứ đầu đùi. Ảnh chuỗi xung T2W mặt phẳng đứng dọc. Mất liên tục hoàn toàn. Khối máu tụ ở giữa.
Khi không còn sự liên tục giữa xương bánh chè và gân cơ tứ đầu đùi, đó là rách hoàn toàn.
Gối của người nhảy (Jumper’s Knee)
Jumper’s Knee là một phổ bệnh lý từ bệnh lý gân đến rách gân.
Tương tự như gân cơ tứ đầu đùi hay bất kỳ gân nào khác, MRI cho thấy một phổ hình ảnh từ dày gân lệch tâm, bờ sau không rõ nét, tăng tín hiệu trên ảnh chuỗi xung T2W và cuối cùng là đứt các bó sợi gân.
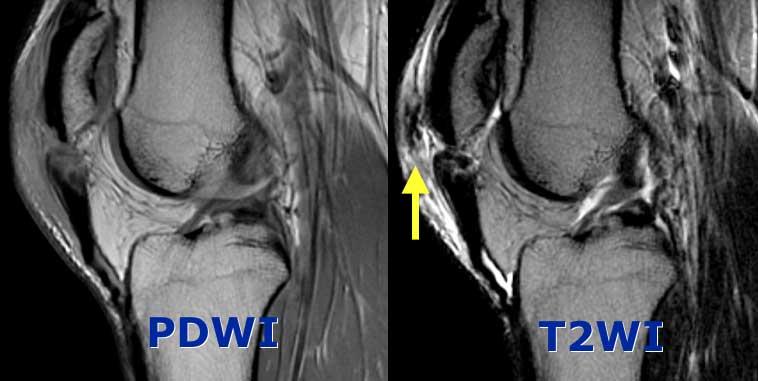
Bệnh lý gân bánh chè
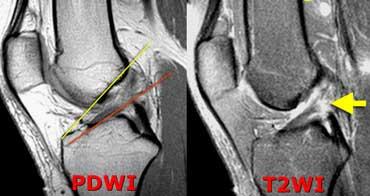
Bệnh nhân bên trái là một vũ công ballet chuyên nghiệp với triệu chứng đau dưới xương bánh chè.
Đoạn gần của gân bánh chè dày bất thường. Bờ sau không rõ nét. Trong xương bánh chè có một ít phù nề (hoặc dập xương). Nếu không được điều trị có thể tiến triển thành…
Rách một phần gân bánh chè. Ảnh bên phải của một bệnh nhân khác.
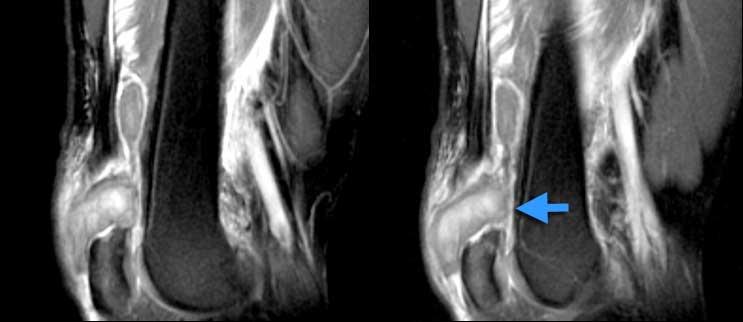
Rách hoàn toàn gân bánh chè. Ảnh bên phải cho thấy viêm túi hoạt dịch xuất huyết (giảm tín hiệu trong túi hoạt dịch).
Rách hoàn toàn gân bánh chè. Các ảnh bên trái cho thấy mất liên tục hoàn toàn giữa các bó sợi gân và xương bánh chè. Gân bị dày.
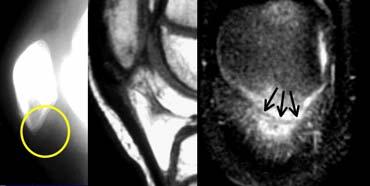
Bong gân bánh chè dạng vỏ bọc (Patellar sleeve avulsion). Đường gãy chỉ nhìn thấy trên ảnh mặt phẳng đứng ngang (coronal).
Bong gân bánh chè dạng vỏ bọc (Patellar sleeve avulsion).
Ở trẻ em, tình huống có sự khác biệt. Trẻ em không phát triển bệnh lý gân.
Trường hợp bên trái là hình ảnh của một bé gái bị đau dưới xương bánh chè sau khi tập thể dục dụng cụ.
Mặc dù X-quang bình thường, thực tế có một đường gãy qua phần sụn của cực dưới xương bánh chè.
Trên MRI, hình ảnh trông giống như Jumper’s Knee ở trên. Chỉ trên ảnh mặt phẳng đứng ngang mới thấy được đường gãy giảm tín hiệu nằm trong phần sụn tăng tín hiệu.
Thông thường các gãy xương này được điều trị bằng khâu phục hồi.
Khi các tổn thương này không được phát hiện, chúng sẽ lành với sự hình thành cốt hóa ngay dưới xương bánh chè.
Trật khớp xương bánh chè
Giải phẫu bình thường
Sụn xương bánh chè là sụn dày nhất trong cơ thể. Bề mặt sụn cần có đường viền nhẵn đều.
Thành phần quan trọng nhất của mạc giữ phía trong là dây chằng xương bánh chè – lồi cầu đùi phía trong, bám tận ra phía sau ngay trước dây chằng bên trong (MCL).
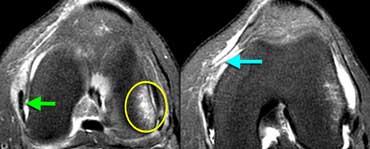
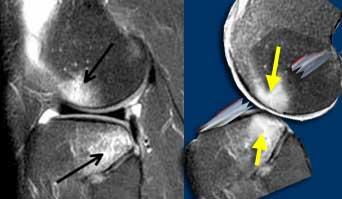
TRÁI: Dập xương lồi cầu ngoài (vòng tròn vàng). MCL bình thường (mũi tên xanh lá) nhưng không thấy dây chằng xương bánh chè – lồi cầu đùi phía trước. PHẢI: Dây chằng xương bánh chè – lồi cầu đùi phía trong bị đứt khỏi điểm bám tại xương đùi.
Ca bệnh bên trái là một nữ cầu thủ bóng đá bị xoắn vặn khớp gối.
Bốn hình ảnh MRI từ dưới lên trên thể hiện đầy đủ các đặc điểm hình ảnh của trật khớp xương bánh chè kèm đứt dây chằng xương bánh chè – lồi cầu đùi phía trong.
Xương bánh chè bị trật và mặt khớp phía trong đã va đập vào lồi cầu ngoài xương đùi.
Xương bánh chè đã tự trở về vị trí bình thường.
Tổn thương dập xương có thể kèm theo biến chứng gãy sụn khớp.
Trật khớp xương bánh chè (2)
Trật khớp xương bánh chè là một tình trạng thường gặp, nhưng thường bị bỏ sót trên lâm sàng do xương bánh chè tự trở về vị trí bình thường sau khi trật.
Bệnh nhân đến khám với hình ảnh gối sưng đau, có thể gợi ý nhiều chẩn đoán khác nhau từ đứt dây chằng chéo trước (ACL), dây chằng bên trong (MCL), rách sụn chêm cho đến gãy xương.
Do đó, các đặc điểm hình ảnh trên MRI đóng vai trò quan trọng trong việc nhận diện tình trạng này.
Những bệnh nhân có dị vật khớp hoặc trật khớp tái diễn có thể được chỉ định phẫu thuật tái tạo mạc giữ.
Xương và Sụn
Tủy xương bình thường và bất thường
Ở người trưởng thành, tủy xương chủ yếu được cấu tạo bởi mô mỡ.
Các đảo tủy đỏ bình thường có thể tạo ra hình ảnh dễ gây nhầm lẫn.
Tủy đỏ có thể nổi bật ở phụ nữ trẻ, người hút thuốc lá, người sống ở vùng cao, bệnh nhân mắc bệnh huyết sắc tố, hoặc không rõ nguyên nhân.
Miễn là đáp ứng đủ các tiêu chí ở bên trái, đây vẫn được coi là bình thường.
Tủy đỏ bình thường ở hình bên trái.
Giới hạn trong vùng hành xương, không lan vào vùng đầu xương.
Xuất hiện dưới dạng các đảo tủy.
Trên chuỗi xung T1W có tín hiệu sáng hơn cơ.
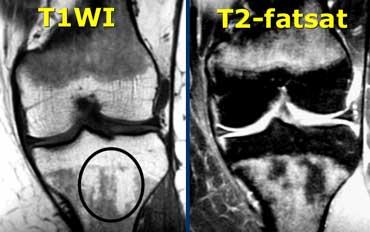
Tủy xương bất thường
Ca lâm sàng bên trái cho thấy tủy xương bất thường.
Trên chuỗi xung T1W, cường độ tín hiệu thấp hơn cơ.
Trên chuỗi xung T2W, tín hiệu rất sáng.
Tín hiệu bất thường lan vào vùng đầu xương.
Một ca lâm sàng khác với tủy xương bất thường.
Trong trường hợp này, tủy xương giảm tín hiệu quá mức trên cả T1 và T2 do lắng đọng sắt trong tủy sau nhiều lần truyền máu ở bệnh nhân mắc bệnh hemosiderosis (ứ sắt).
Hoại tử vô mạch
Bất thường tủy xương thường gặp nhất là Hoại tử vô mạch (AVN).
Một số người cho rằng ‘AVN, Viêm xương sụn bóc tách và Gãy xương do stress trông giống nhau’.
Tuy nhiên, có sự khác biệt rõ ràng.
AVN có các đặc điểm sau:
1. Tổn thương khu trú nằm dưới sụn và có nguồn gốc từ xương.
2. Sụn khớp bình thường (cho đến khi xẹp).
3. Phù tủy xương hình chêm do nhồi máu xương.
Hình thái phù tủy xương dạng hình chêm tương tự như bất kỳ nhồi máu nào khác trong cơ thể, ví dụ như nhồi máu gan hoặc nhồi máu thận.
Gãy xương do suy yếu
Bên trái là một thực thể bệnh lý khác, nhưng bệnh nhân có cùng triệu chứng.
Khởi phát đau vùng trong gối cấp tính.
Có phù tủy xương lan tỏa trên chuỗi xung T2W.
Trên chuỗi xung T1W, tổn thương khu trú không nằm trực tiếp dưới sụn.
Bất thường trên T1 nằm sâu hơn bên trong vùng phù.
Trên chuỗi xung T1W, có thể thấy một đường giảm tín hiệu biểu hiện gãy xương do suy yếu.
Bệnh nhân này sẽ hồi phục khi không chịu lực.
Bên trái là một bệnh nhân khác đau gối sau chấn thương.
Có tràn dịch khớp nhẹ nhưng X-quang không phát hiện bất thường.
Ở cùng bệnh nhân, MRI cho thấy rõ ràng gãy mâm chày.
Điểm quan trọng là bất kỳ bệnh nhân nào không thể chịu lực ở khớp háng, khớp gối hoặc khớp cổ chân với X-quang bình thường đều cần được thực hiện thêm phương tiện chẩn đoán hình ảnh khác.
Viêm xương sụn bóc tách
Chẩn đoán Viêm xương sụn bóc tách thường được thực hiện trên X-quang.
Câu hỏi đặt ra khi chụp MRI là tổn thương ổn định hay không ổn định.
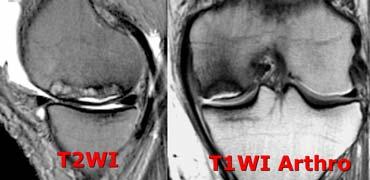
Ca lâm sàng bên trái là không ổn định vì hai lý do:
– Các nang nhỏ ở nền tổn thương (mũi tên đỏ)
– Quan trọng hơn là có dịch ở nền tổn thương (mũi tên xanh)
Lưu ý rằng lớp dịch này khác với AVN, nơi dịch nằm giữa sụn và xương.
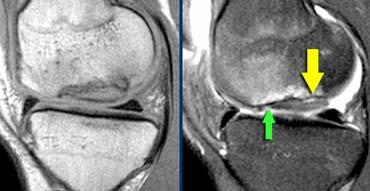
Viêm xương sụn bóc tách không ổn định. Dấu hiệu duy nhất có giá trị để chẩn đoán OD không ổn định là dịch (mũi tên vàng), không phải phù tủy hay gián đoạn bề mặt xương sụn (mũi tên xanh lá).
Các dấu hiệu không có giá trị trong việc phân biệt OD ổn định và không ổn định bao gồm:
– Phù tủy xương (có thể gặp trong cả hai trường hợp)
– Gián đoạn bề mặt xương sụn.
Vì vậy, ca lâm sàng bên trái là không ổn định vì có dịch ở nền tổn thương.
Ca lâm sàng bên trái cho thấy viêm xương sụn bóc tách với phù tủy xương và gián đoạn bề mặt xương sụn.
Tuy nhiên, vì không có dịch, chúng ta không thể xác định đây là tổn thương ổn định hay không ổn định.
Trong phẫu thuật, tổn thương viêm xương sụn bóc tách được xác nhận là ổn định.
Trong những trường hợp không thể xác định tổn thương ổn định hay không ổn định, chụp MRI khớp có thuốc tương phản từ (MR-arthrogram) rất có giá trị.
Chúng ta tìm kiếm dấu hiệu Gadolinium thấm vào xung quanh tổn thương xương sụn.