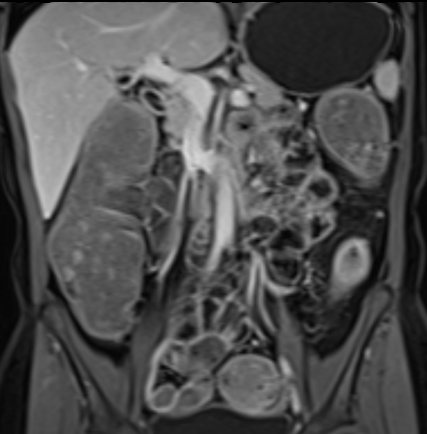
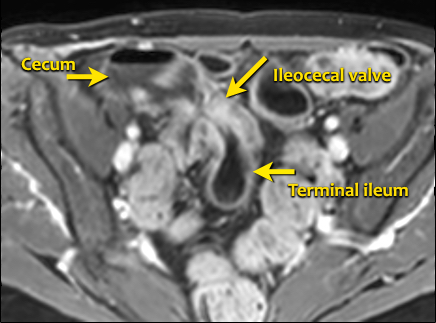
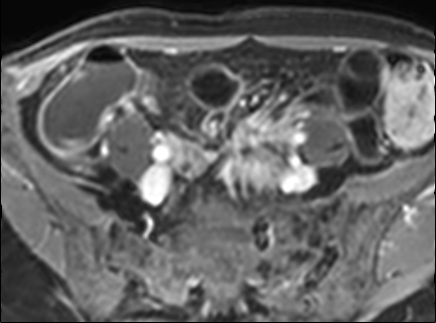
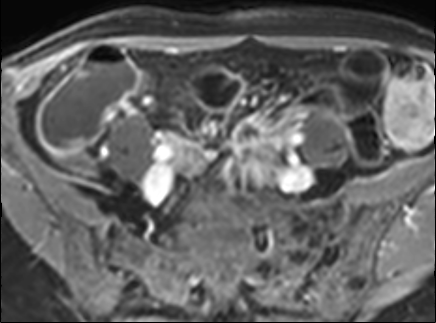
Bệnh Crohn – Vai trò của MRI
Trong bài viết này, chúng tôi sẽ thảo luận về các đặc điểm MRI được sử dụng để đánh giá bệnh Crohn của ruột non và đại tràng.
Một phương pháp tiếp cận có hệ thống được trình bày nhằm phân loại mức độ hoạt động của bệnh, từ đó đưa ra phân loại đơn giản gồm ba mức độ: nhẹ, trung bình và nặng.
Cách phân loại này đủ để hỗ trợ hầu hết các quyết định điều trị.
Giới thiệu
Mặc dù hầu hết bệnh nhân ban đầu chỉ biểu hiện tình trạng viêm đơn thuần, khoảng hai phần ba số bệnh nhân sẽ phát triển các biến chứng trong vòng 10 năm (1).
Hiện chưa có phương pháp điều trị khỏi hoàn toàn bệnh Crohn.
Các thuốc ức chế miễn dịch có thể làm giảm mức độ hoạt động của bệnh, duy trì giai đoạn lui bệnh và ngăn ngừa tái phát.
Cuối cùng, 90% bệnh nhân mắc bệnh Crohn vùng hồi-đại tràng cần phải phẫu thuật (2).
Giao thức chụp MRI
Làm căng ruột
Có hai kỹ thuật để làm căng ruột non:
- MR enterography: uống thuốc tương phản từ đường miệng.
- MR enteroclysis: đưa thuốc tương phản từ qua ống thông mũi-hỗng tràng.
Chúng tôi thường quy thực hiện MR enterography vì kỹ thuật này đáp ứng đủ yêu cầu cho đại đa số bệnh nhân, đồng thời ít gây khó chịu và tiết kiệm thời gian hơn.
Thuốc tương phản từ đường uống
Có nhiều lựa chọn cho thuốc tương phản từ đường uống.
Chúng tôi sử dụng dung dịch Mannitol trong nước (2%), cho phép tạo độ tương phản tốt giữa lòng ruột và thành ruột trên cả chuỗi xung T1 và T2, đồng thời được bệnh nhân chấp nhận tốt.
Lưu ý quan trọng: không nên thực hiện nội soi đại tràng có điện đông ngay sau khi chụp MRI do khí methane sinh ra từ quá trình phân hủy Mannitol.
Các chuỗi xung MRI
Chúng tôi sử dụng các chuỗi xung sau:
- Balanced FFE (mặt cắt axial và/hoặc coronal) trong thì nín thở
- Chuỗi xung T2W có fat sat (mặt cắt axial) trong thì nín thở
- Chuỗi xung T1W trước và sau tiêm thuốc tương phản từ (mặt cắt axial/coronal) trong thì nín thở
Các chuỗi xung tùy chọn:
- T2-FSE không có fat sat để có cái nhìn tổng quan bổ sung và so sánh với T2W có fat sat.
- Khuếch tán (DWI).
- Balanced FFE cine-study để đánh giá nhu động ruột.
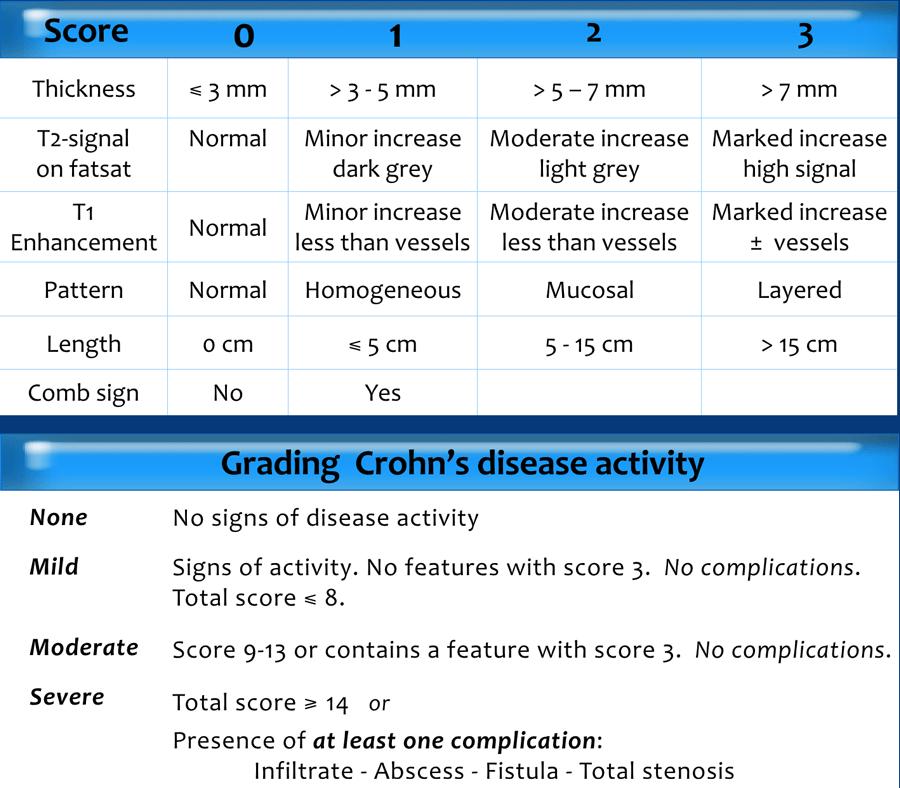
Phân độ hoạt động bệnh Crohn
Có nhiều hệ thống phân độ hoạt động bệnh trong bệnh Crohn.
Hệ thống tính điểm mà chúng tôi sử dụng phân loại mức độ hoạt động bệnh thành không có, nhẹ, trung bình và nặng.
Hệ thống này dựa trên điểm số của các bất thường thành ruột và sự hiện diện của các biến chứng như trình bày trong bảng (3).
Các phát hiện bổ sung
Các phát hiện khác cần được đề cập trong báo cáo chẩn đoán hình ảnh bao gồm:
- Vị trí các tổn thương
- Độ dày thành ruột chính xác
- Chiều dài đoạn bệnh
- Loét
- Dấu hiệu lược (Comb sign)
- Mỡ bò (Creeping fat)
- Mất nếp gấp bờ (haustration) của đại tràng
- Hẹp không hoàn toàn
- Đường hầm xoang (Sinus tracts)
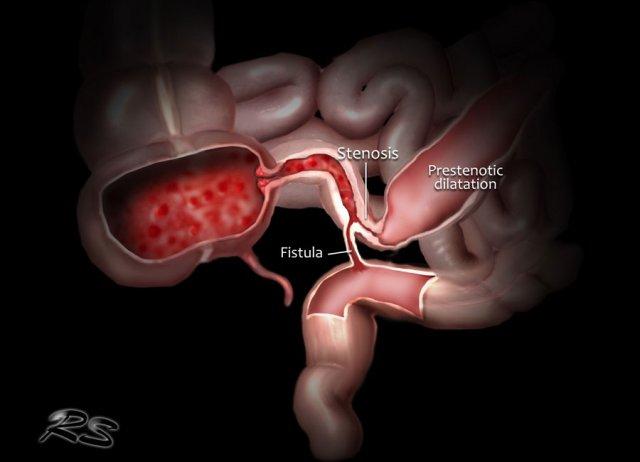
Dấu hiệu MRI của bệnh Crohn
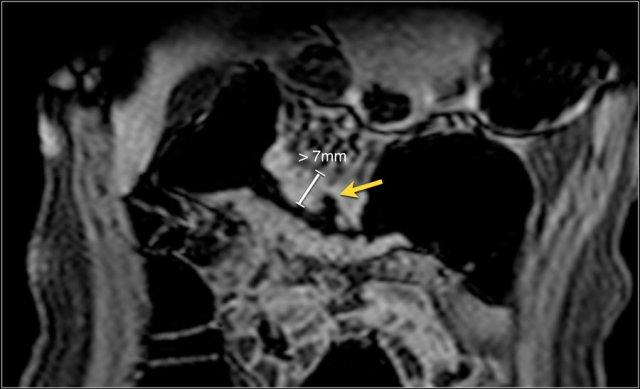
Độ dày thành ruột
Khi ruột được căng giãn đầy đủ, thành ruột bình thường có độ dày từ 1-3 mm.
Phân loại thường dùng: dày nhẹ 3-5 mm, dày vừa 5-7 mm và dày nhiều > 7 mm.
Hình ảnh T1W sau tiêm thuốc tương phản từ hoặc hình ảnh T2W không dùng kỹ thuật fat-sat (nếu có) được ưu tiên sử dụng để đo độ dày thành ruột.
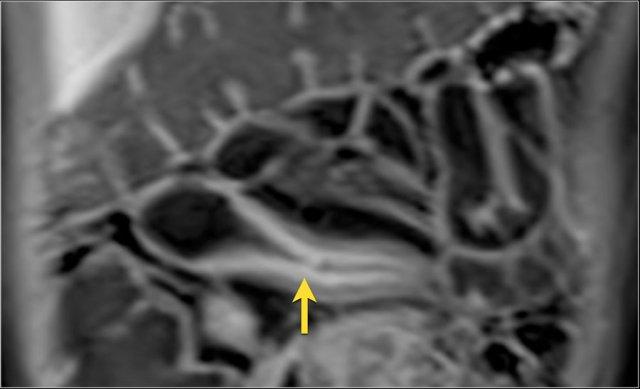
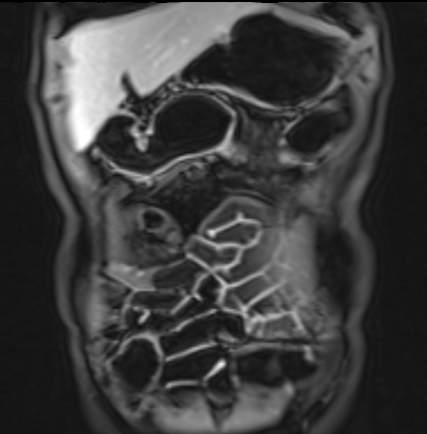
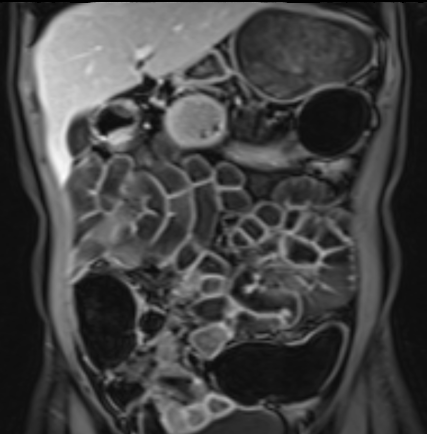
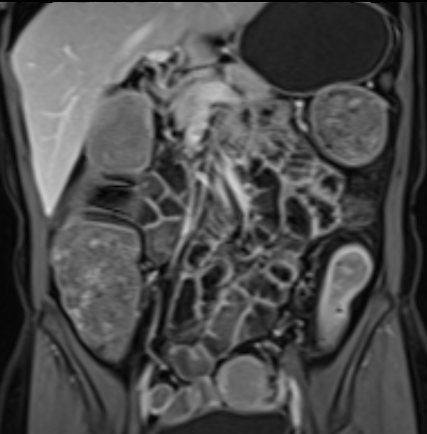
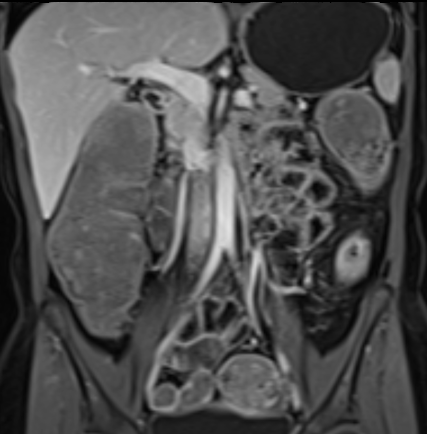
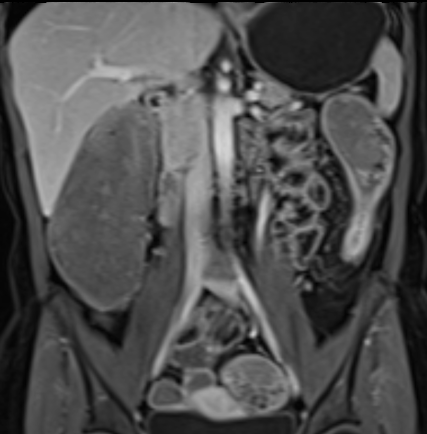
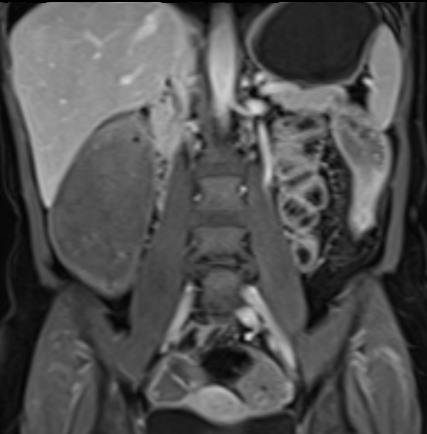
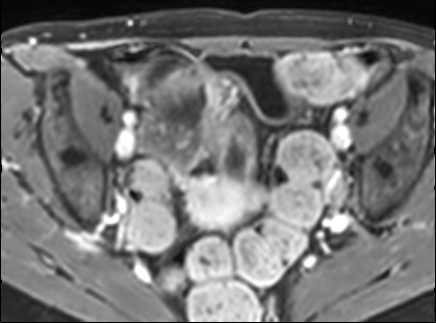
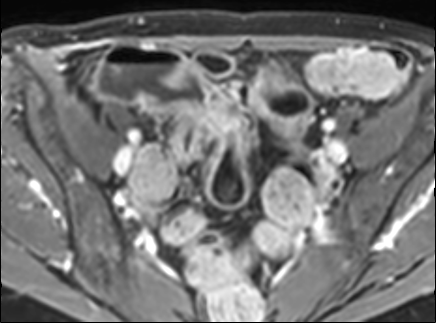
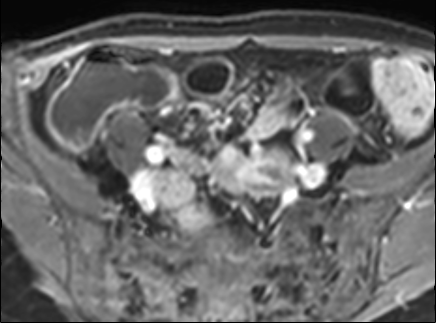
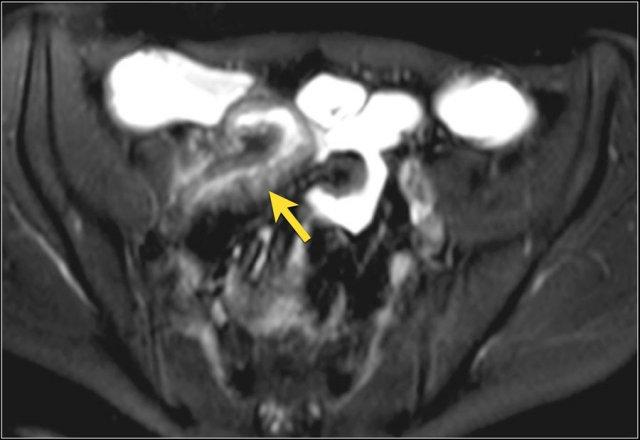
Hình ảnh là lát cắt coronal T1W sau tiêm thuốc tương phản từ cho thấy hoạt động bệnh tại đại tràng ngang với thành ruột dày nhiều hơn 7 mm và loét sâu (mũi tên).
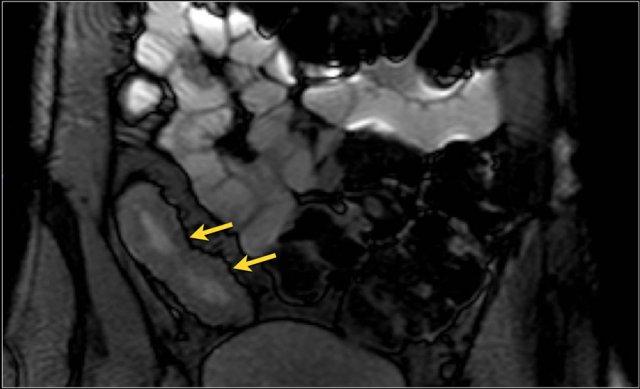
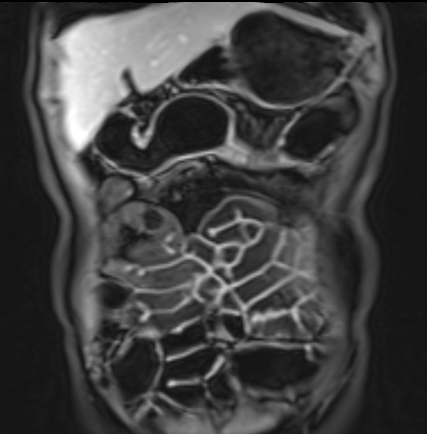
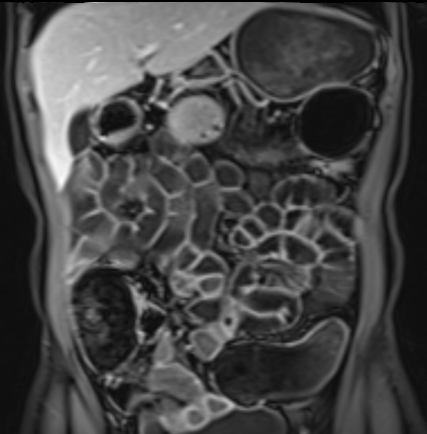
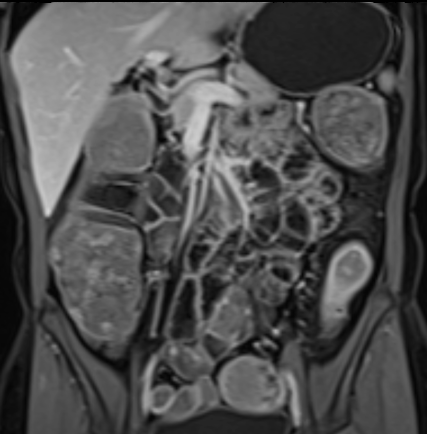
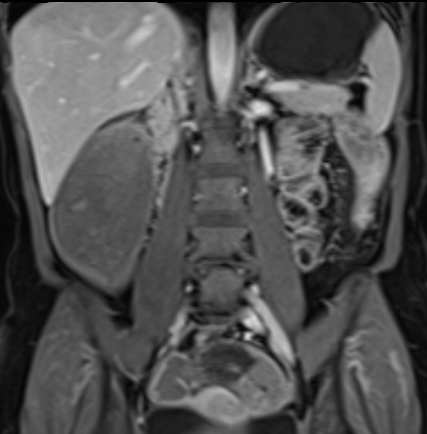
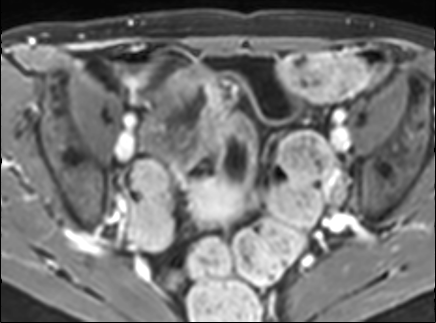
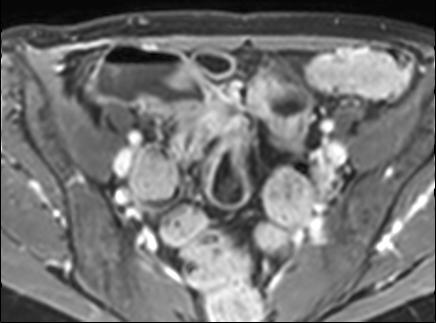
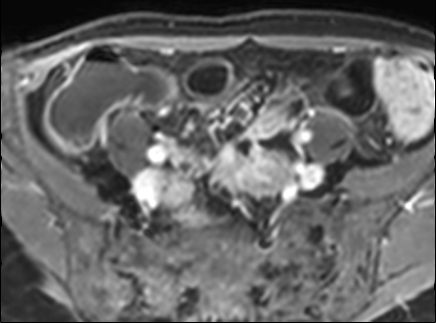
Hình ảnh Balanced FFE cho thấy dày thành ruột nhiều và hẹp lòng hồi tràng đoạn cuối. Đo lường trên chuỗi xung Balanced FFE có thể kém chính xác hơn do xảo ảnh viền đen (mũi tên).
Tăng độ dày thành ruột là một trong những dấu hiệu thường gặp nhất của hoạt động viêm, nhưng không đặc hiệu cho bệnh Crohn.
Để biết thêm thông tin về chẩn đoán phân biệt dày thành ruột, nhấn vào đây.
Độ dày thành ruột tương quan tốt với mức độ hoạt động của bệnh.
Nên thực hiện đo lường trên chuỗi xung có lòng ruột được căng giãn tốt.
Xảo ảnh viền đen trên chuỗi xung Balanced FFE có thể làm sai lệch kết quả đo độ dày thành ruột.

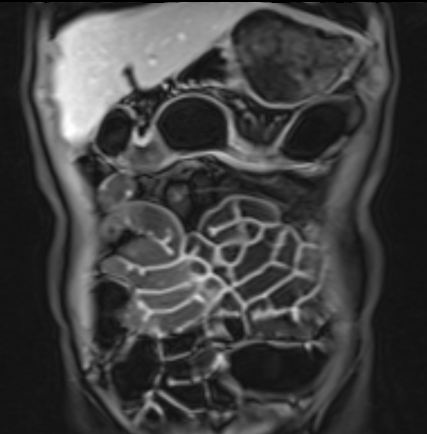
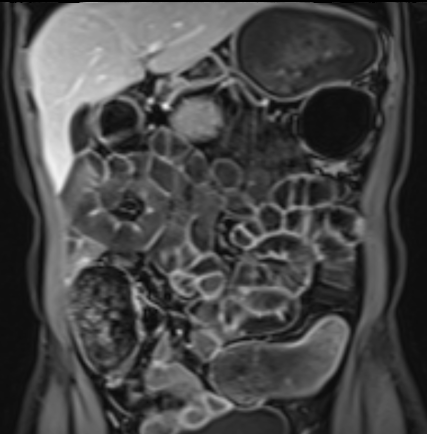
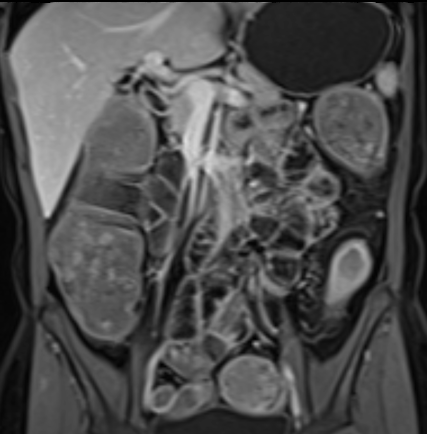
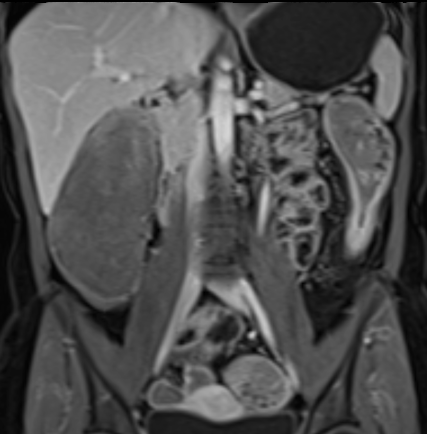
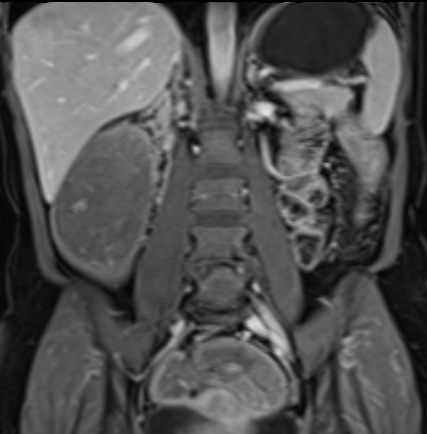
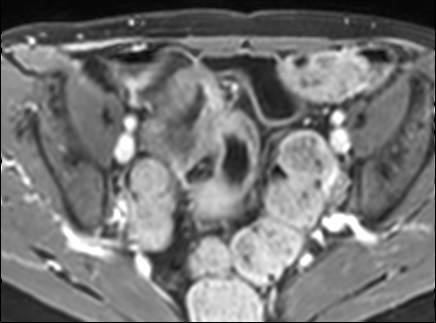
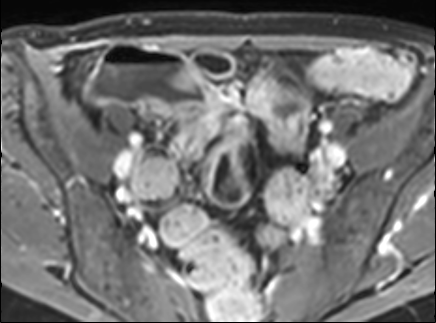
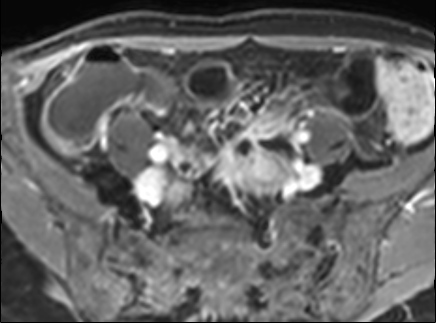
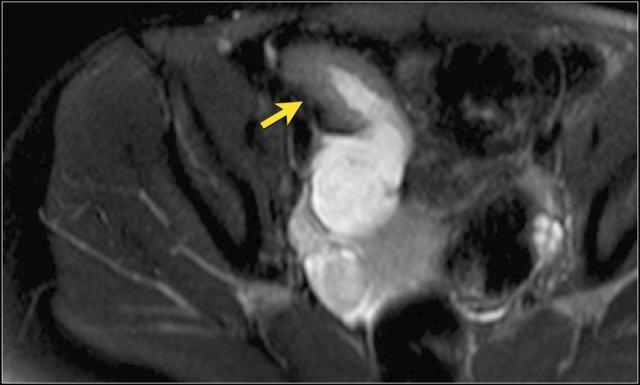
Đoạn hồi tràng cuối dày thành với ngấm thuốc mạnh trên hình ảnh T1W axial sau tiêm thuốc tương phản từ có fat-sat.
Ngấm thuốc tương phản từ
Ngấm thuốc thành ruột bất thường sau khi tiêm gadolinium là kết quả của tình trạng tăng tính thấm thành mạch và tân sinh mạch máu.
Dấu hiệu này xuất hiện cả trong giai đoạn bệnh hoạt động lẫn giai đoạn xơ hóa.
Mức độ ngấm thuốc có thể được đánh giá bằng cách so sánh với hình ảnh trước tiêm thuốc, với các quai ruột bình thường và các cấu trúc mạch máu lân cận.
- Không ngấm thuốc bất thường
Tương đương thành ruột bình thường - Ngấm thuốc tăng nhẹ
Nhiều hơn thành ruột bình thường, nhưng kém rõ rệt hơn đáng kể so với các cấu trúc mạch máu lân cận - Ngấm thuốc vừa
Kém hơn một chút so với các cấu trúc mạch máu lân cận - Ngấm thuốc mạnh
Tương đương hoặc đậm hơn các cấu trúc mạch máu lân cận
Kiểu ngấm thuốc
Kiểu ngấm thuốc của thành ruột có thể được phân loại theo một trong các dạng sau:
- Đồng nhất
- Niêm mạc
- Phân lớp
Hai kiểu ngấm thuốc sau chỉ có thể nhận biết khi thành ruột đã dày lên.
Hiện còn một số tranh luận về giá trị của kiểu ngấm thuốc.
Kiểu phân lớp được cho là phản ánh mức độ hoạt động bệnh nặng hơn so với kiểu niêm mạc, và kiểu niêm mạc lại nặng hơn kiểu đồng nhất (4).
Tuy nhiên, các mức độ viêm và xơ hóa khác nhau có thể cùng tồn tại, và kiểu ngấm thuốc phân lớp cũng được ghi nhận có liên quan đến xơ hóa (5), mặc dù một nghiên cứu gần đây hơn không tìm thấy mối liên hệ này (6).
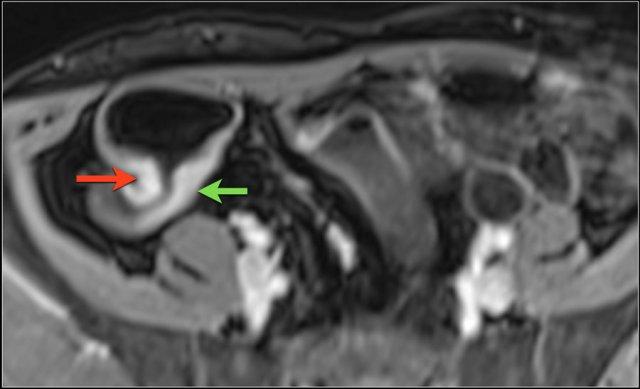
Ngấm thuốc đồng nhất
Ngấm thuốc đồng nhất mạnh được ghi nhận trong tình trạng viêm cấp tính.
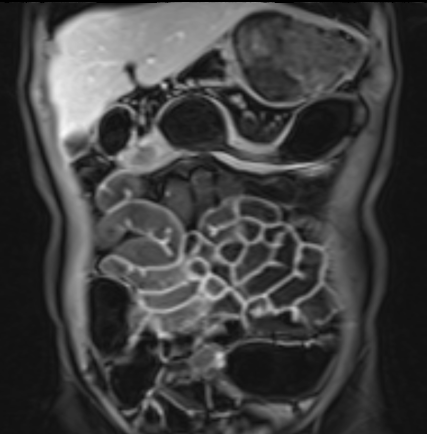
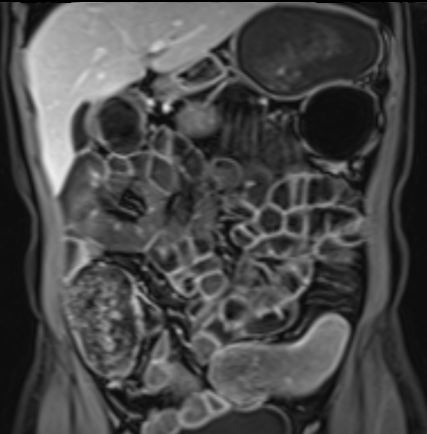
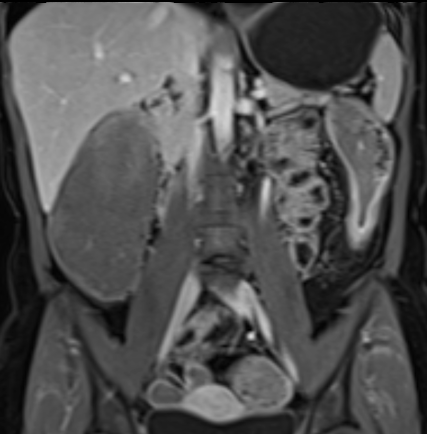
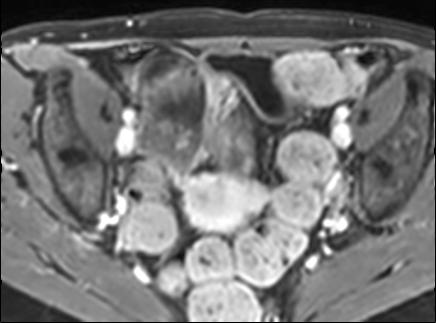
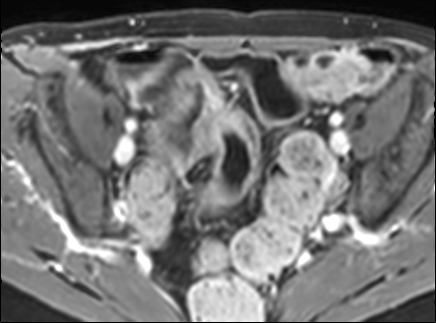
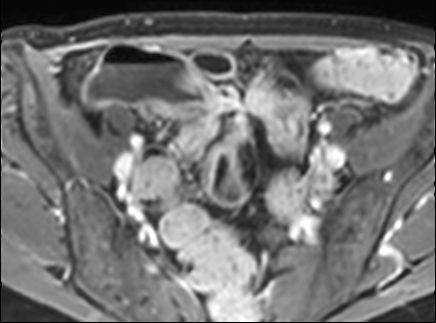
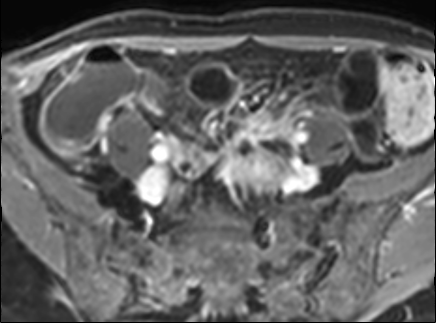
Hình ảnh cho thấy hồi tràng cuối với kiểu ngấm thuốc đồng nhất, mức độ vừa (mũi tên xanh lá) và mạnh (mũi tên đỏ) trên hình ảnh T1 axial sau tiêm thuốc tương phản từ.
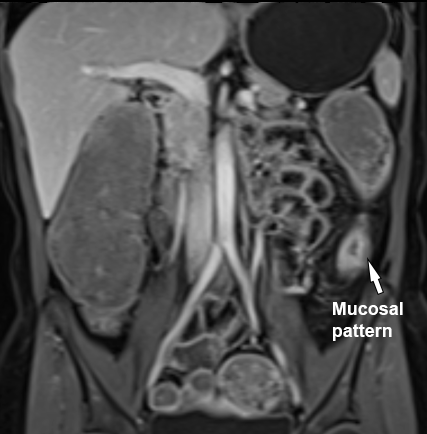
Ngấm thuốc niêm mạc
Biểu hiện là thành ruột dày với lớp niêm mạc ngấm thuốc tăng so với các lớp bên ngoài.
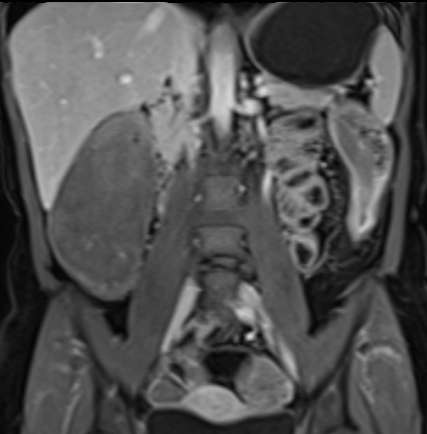
Hình ảnh là ảnh T1 sau tiêm thuốc tương phản từ với kiểu ngấm thuốc niêm mạc tại hồi tràng cuối (mũi tên).
Lớp giữa và lớp ngoài ngấm thuốc tương đối ít.
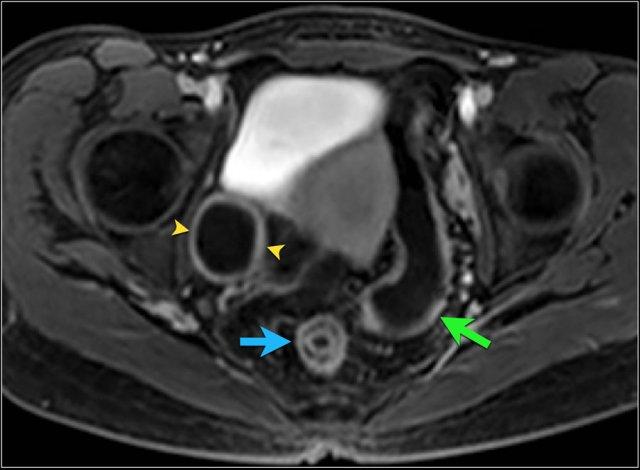
Kiểu ngấm thuốc phân lớp tại trực tràng kèm một ít mờ mỡ xung quanh trên hình ảnh T1 axial sau tiêm thuốc tương phản từ (mũi tên). Tình trạng viêm liên tục với kiểu ngấm thuốc đồng nhất có thể thấy tại đại tràng sigma (mũi tên xanh lá). Ngoài ra, có một nang phần phụ bên phải với viền ngấm thuốc (đầu mũi tên).
Kiểu ngấm thuốc
phân lớp
Kiểu này gợi ý hoạt động bệnh nặng hoặc bệnh mạn tính kéo dài (4,5).
Hình ảnh ba lớp được tạo ra do niêm mạc và thanh mạc ngấm thuốc mạnh trong khi lớp giữa không ngấm thuốc, bao gồm lớp dưới niêm mạc và lớp cơ.
Lớp giữa này có thể chứa mỡ, phù nề hoặc mô xơ.
Có thể phân biệt các thành phần này bằng chuỗi xung T2 có fat-sat.
Hồi tràng cuối đang viêm cấp tính với dày thành nhiều và tín hiệu thành ruột vừa (phù nề thành ruột) trên hình ảnh T2 axial có fat-sat.
Cường độ tín hiệu T2W thành ruột
Tăng tín hiệu thành ruột trên hình ảnh T2W có fat-sat cho thấy sự hiện diện của phù nề thành ruột, gợi ý bệnh đang hoạt động.
Dày thành ruột kèm giảm tín hiệu T2W thành ruột gợi ý nhiều hơn đến bệnh xơ hóa.
Cơ thắt lưng chậu có thể được dùng làm mốc tham chiếu khi đánh giá tín hiệu T2W thành ruột.
Kỹ thuật fat-sat được sử dụng thường quy để phân biệt lắng đọng mỡ thành ruột và phù nề thành ruột.
Lắng đọng mỡ là hệ quả của tình trạng viêm ruột mạn tính và do đó khá phổ biến trong bệnh Crohn.
Tuy nhiên, sự hiện diện của chúng không chỉ điểm bệnh đang hoạt động.
Phù nề hoặc dịch quanh thành ruột cũng có thể được nhận diện và có liên quan đến bệnh đang hoạt động (7).
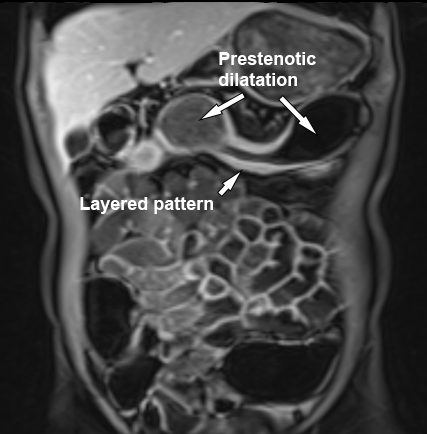
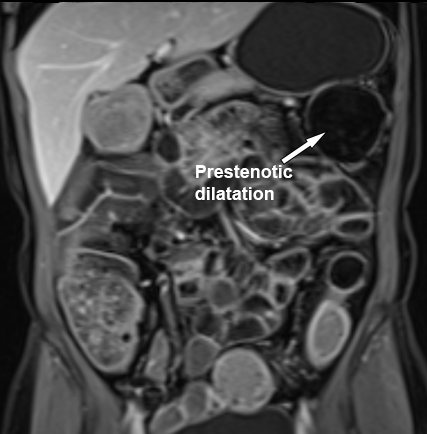
Ruột non đang viêm với dày thành và tín hiệu T2W thành ruột nhẹ (mũi tên) trên hình ảnh T2 axial có fat-sat. Có thể thấy giãn trước hẹp ở phía trên đoạn ruột bệnh lý.
Cường độ tín hiệu T2W thành ruột có thể được phân độ như sau khi sử dụng chuỗi xung T2 có fat-sat:
- Không tăng
thành ruột bình thường - Tăng nhẹ
thành ruột có màu xám đậm - Tăng vừa
thành ruột có màu xám nhạt - Tăng nhiều
thành ruột chứa các vùng tín hiệu cao màu trắng, gần bằng tín hiệu của nội dung lòng ruột.
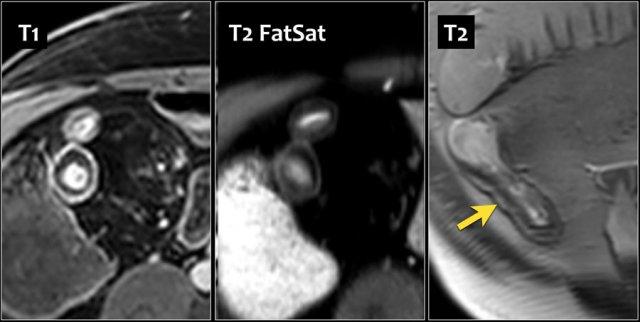
Dày thành hồi tràng cuối ở nam giới 67 tuổi mắc bệnh Crohn 11 năm. Ngấm thuốc phân lớp được thấy trên hình ảnh T1 axial sau tiêm thuốc tương phản từ có fat-sat (trái). T2 có fat-sat (giữa) cho thấy cùng kiểu với lớp giữa giảm tín hiệu. T2 không có fat-sat cho thấy tăng tín hiệu ở lớp giữa, gợi ý lắng đọng mỡ. Nội soi chỉ phát hiện tổn thương nông.
Kỹ thuật fat-sat được sử dụng thường quy để phân biệt lắng đọng mỡ thành ruột và phù nề thành ruột.
Lắng đọng mỡ là hệ quả của tình trạng viêm ruột mạn tính, nhưng không đặc trưng cho giai đoạn bệnh hoạt động.
Các lắng đọng mỡ này có thể lan tỏa nhưng cũng có thể biểu hiện theo kiểu phân lớp.
Tương đương trên CT của kiểu này là dấu hiệu “fat-halo” (vòng mỡ).
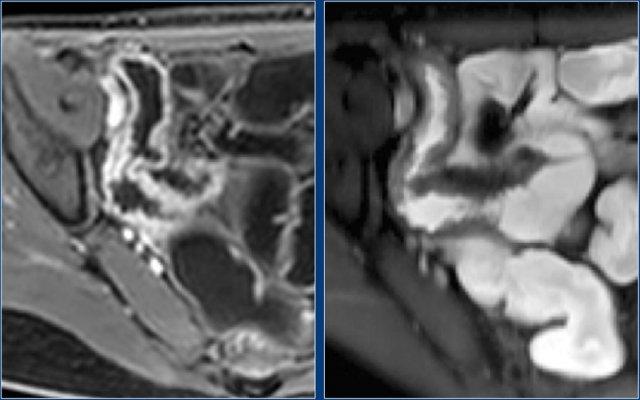
Hình ảnh T1 coronal sau tiêm thuốc tương phản từ và T2 có fat-sat cho thấy nhiều ổ loét nhỏ tại hồi tràng cuối.
Loét
Loét vừa đến sâu có thể thấy trên hình ảnh T1W và T2W, nhưng các ổ loét nhỏ có thể khó phân biệt với các nếp niêm mạc tùy thuộc vào mức độ căng giãn lòng ruột.
Các ổ loét là điểm viêm đang hoạt động và thường có ngấm thuốc tăng trên hình ảnh T1W sau tiêm thuốc tương phản từ.
Mất nếp bờm đại tràng
Khi đại tràng bị tổ
Biến chứng
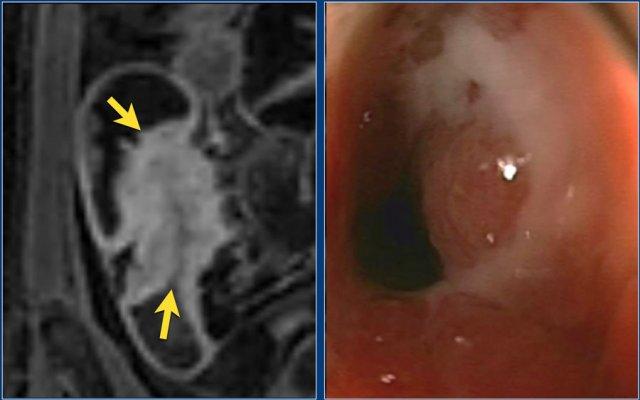
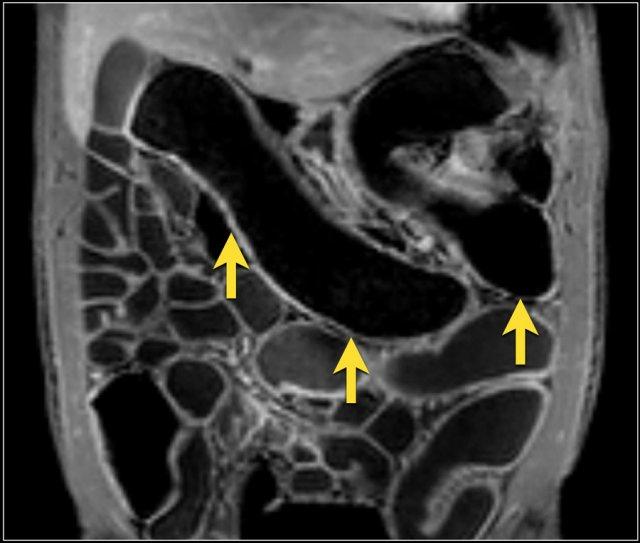
Hình ảnh T1W sau tiêm thuốc tương phản mặt phẳng coronal cho thấy hẹp tại vùng nối hồi manh tràng (trái). Không thấy giãn ruột trước chỗ hẹp rõ ràng. Chỗ hẹp không thể vượt qua được khi nội soi (phải).
Hẹp lòng ruột
Hẹp lòng ruột có thể biểu hiện bằng hình ảnh thành ruột dày kết hợp với lòng ruột bị thu hẹp.
Sự hiện diện của giãn ruột trước chỗ hẹp làm tăng khả năng chẩn đoán hẹp lòng ruột.
Ngấm thuốc tương phản bất thường của đoạn ruột bị ảnh hưởng thường hiện diện.
Trong hệ thống phân độ, chỉ hẹp nặng mới được xếp vào nhóm biến chứng, được định nghĩa là hẹp có giãn ruột trước chỗ hẹp và tín hiệu T2W thành ruột tăng mức độ vừa đến rõ rệt.
Hình ảnh thu hẹp lòng ruột có thể do co thắt gây ra, vì vậy cần kiểm tra các chuỗi xung khác trước khi đưa ra chẩn đoán hẹp lòng ruột.
Chuỗi xung đánh giá nhu động ruột có thể có vai trò trong việc xác định sự hiện diện hay vắng mặt của nhu động, nhằm phân biệt co thắt với hẹp thực sự.
Video trình bày chuỗi xung đánh giá nhu động (BTFE động) cho thấy thành ruột dày ở manh tràng và hồi tràng đoạn cuối.
Có giảm nhu động nhẹ ở hồi tràng đoạn cuối, nhưng không có hẹp lòng ruột.
Bệnh nhân nữ 48 tuổi, đang điều trị bằng thuốc kháng TNF, được chỉ định nội soi đại tràng.
Phát hiện hẹp lòng ruột ở đại tràng sigma, không thể vượt qua được khi nội soi.
MR-enterography được thực hiện để đánh giá mức độ lan rộng của chỗ hẹp.
Cuộn qua các hình ảnh.
Ruột non bình thường, nhưng ghi nhận các đoạn hẹp ở đại tràng xuống và đại tràng ngang.
Cả hai đoạn hẹp đều có thành ruột dày đến 8 mm và ngấm thuốc rõ rệt theo kiểu niêm mạc ở đại tràng xuống và kiểu phân lớp ở đại tràng ngang.
Giãn ruột trước chỗ hẹp được ghi nhận ở cả hai đoạn.
Do các chỗ hẹp này không hiện diện khi nội soi đại tràng trước khi điều trị kháng TNF, nhiều khả năng chúng đã hình thành trong quá trình điều trị.
Do đó, quyết định phẫu thuật cắt đại tràng gần toàn bộ với miệng nối hồi-sigma đã được đưa ra.
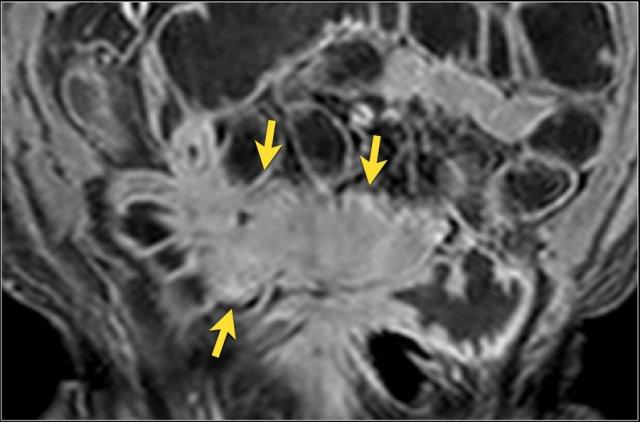
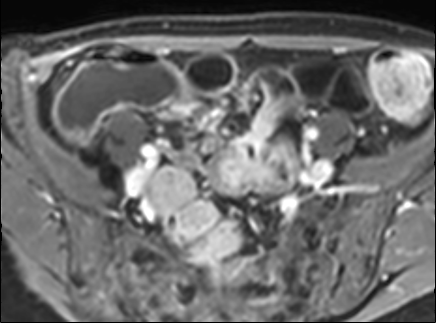
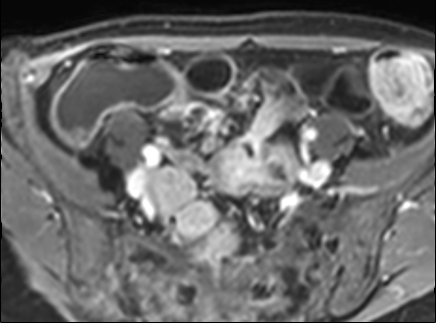
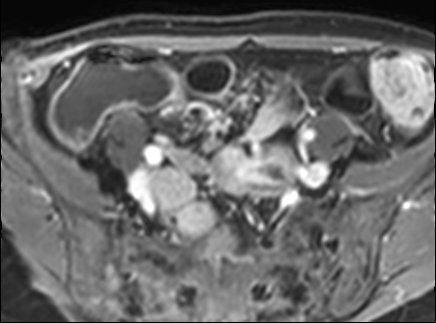
Hình ảnh T1W sau tiêm thuốc tương phản của bệnh nhân có khối thâm nhiễm lớn liên quan đến nhiều quai ruột non.
Thâm nhiễm
Thâm nhiễm có thể biểu hiện dưới dạng mỡ bò (creeping fat) xâm lấn giữa các quai ruột kèm thay thế tín hiệu mỡ bình thường, cùng với hiện tượng kéo dính và gập góc các quai ruột.
Các triệu chứng tắc nghẽn do dính ruột, hẹp do viêm hoặc xơ hóa là những biểu hiện thường gặp.
Rò và áp-xe thường đồng thời hiện diện.
Do cấu trúc phức tạp, đường đi chính xác của đường rò có thể khó xác định.
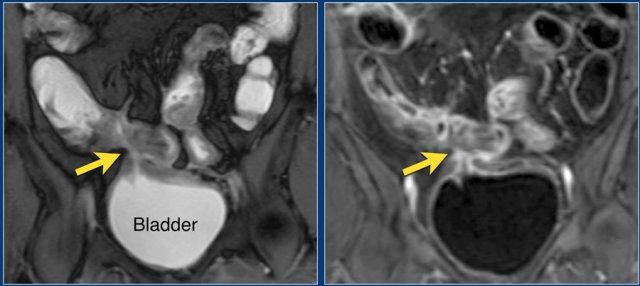
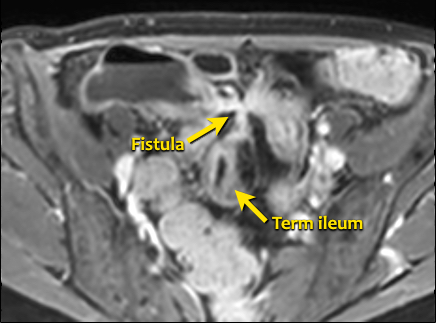
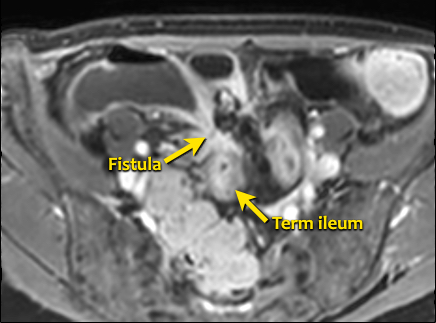
Hình ảnh Balanced FFE mặt phẳng coronal cho thấy rò ruột-bàng quang (mũi tên) xuất phát từ ruột non. Hình ảnh T1W sau tiêm thuốc tương phản cho thấy ngấm thuốc rõ rệt của ruột non và hình ảnh ‘đường ray tàu hỏa’ tại vị trí đường rò.
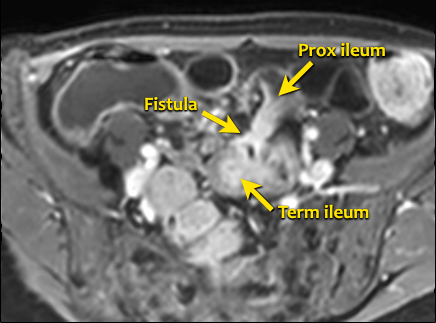
Rò
Đường xoang và đường rò là các biến chứng thường gặp ở bệnh nhân mắc bệnh Crohn.
Cả hai đều ngấm thuốc rõ rệt trên chuỗi xung T1W sau tiêm gadolinium.
Đường rò có thể biểu hiện dưới dạng cấu trúc phân lớp kiểu ‘đường ray tàu hỏa’ hoặc như một cấu trúc tuyến tính ngấm thuốc.
Đường rò có thể đi từ quai ruột này sang quai ruột khác, đến một tạng rỗng khác hoặc ra da.