Bất thường ống Müller
Biến thể giải phẫu và các dị tật thực sự của cơ quan sinh dục trong nữ giới rất phổ biến. Chẩn đoán đóng vai trò quan trọng, không chỉ để hiểu nguy cơ biến chứng trong tương lai, mà còn vì một số dị tật có thể được hưởng lợi từ điều trị.
Cố gắng nắm vững chủ đề này bằng cách đơn thuần ghi nhớ các biến thể khác nhau là một cách tiếp cận chưa tối ưu: Dị tật ống Müller (MDAs) không phải là một tập hợp rời rạc, mà là một phổ liên tục của các bất thường. Với một chút kiến thức về phôi thai học cơ bản, các phân loại lâm sàng của MDAs sẽ dễ hiểu hơn, và người đọc sẽ được trang bị tốt hơn để xử lý sự chồng lấp không thể tránh khỏi trong biểu hiện lâm sàng thực tế.
Bài viết này bắt đầu với một tóm tắt rất ngắn gọn về sự phát triển phôi thai của ống Müller, sau đó dẫn dắt người đọc qua phổ các MDAs dựa trên hệ thống phân loại đồng thuận châu Âu (ESHRE/ESGE), cung cấp thêm các chi tiết phát triển chuyên sâu trong suốt bài.
Các quy trình chụp ảnh cũng được đề cập ngắn gọn, và chúng tôi cung cấp một danh sách kiểm tra để hỗ trợ việc mô tả các MDAs.
Phôi thai học
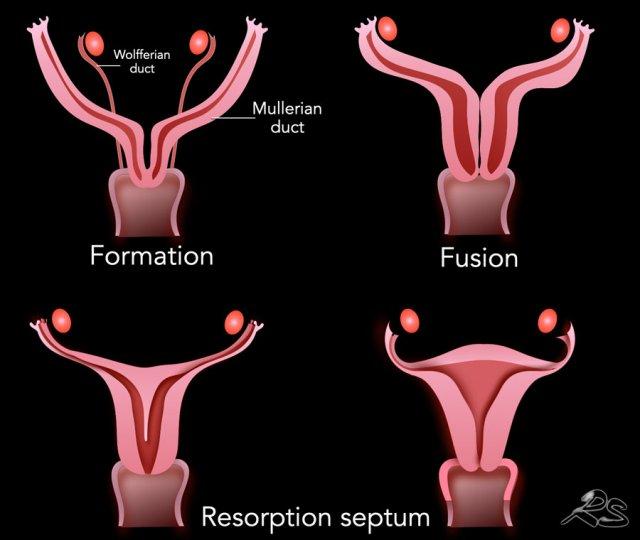
Đường sinh dục nữ phát triển từ một cặp ống Müller, tạo thành vòi trứng, tử cung, cổ tử cung và hai phần ba trên của âm đạo.
Buồng trứng và một phần ba dưới của âm đạo có nguồn gốc phôi thai khác nhau (lần lượt từ gờ sinh dục và xoang niệu sinh dục).
Đầu tiên là sự hình thành cặp ống Müller đôi, tiếp theo là sự hợp nhất của hai ống thành một tử cung, cổ tử cung và âm đạo trên duy nhất.
Cuối cùng, sự tiêu biến của vách ngăn sẽ dẫn đến một buồng tử cung bình thường.
Sự thất bại trong quá trình hình thành ống Müller có thể dẫn đến tử cung bất sản hoặc nửa tử cung.
Sự thất bại hoặc hợp nhất không hoàn toàn của các ống có thể dẫn đến tử cung hai thân.
Sự tiêu biến vách ngăn không hoàn toàn hoặc không xảy ra dẫn đến tử cung có vách ngăn.
Các dị tật kết hợp
Có mối liên hệ chặt chẽ giữa các ống cạnh trung thận của Müller và các ống trung thận của Wolff.
Ống trung thận đóng vai trò quan trọng trong sự phát triển của đường tiết niệu và thận.
Do đó, các bất thường của đường tiết niệu thường đồng tồn tại với MDAs, chiếm 30-50% các trường hợp.
Thông thường, các dị tật đường tiết niệu là một bên và cùng bên với dẫn xuất ống Müller bị dị dạng.
Tỷ lệ dị tật đốt sống cao hơn ở bệnh nhân có MDA và được ghi nhận trong tới 29% các trường hợp.
Phân loại dị tật ống Müller
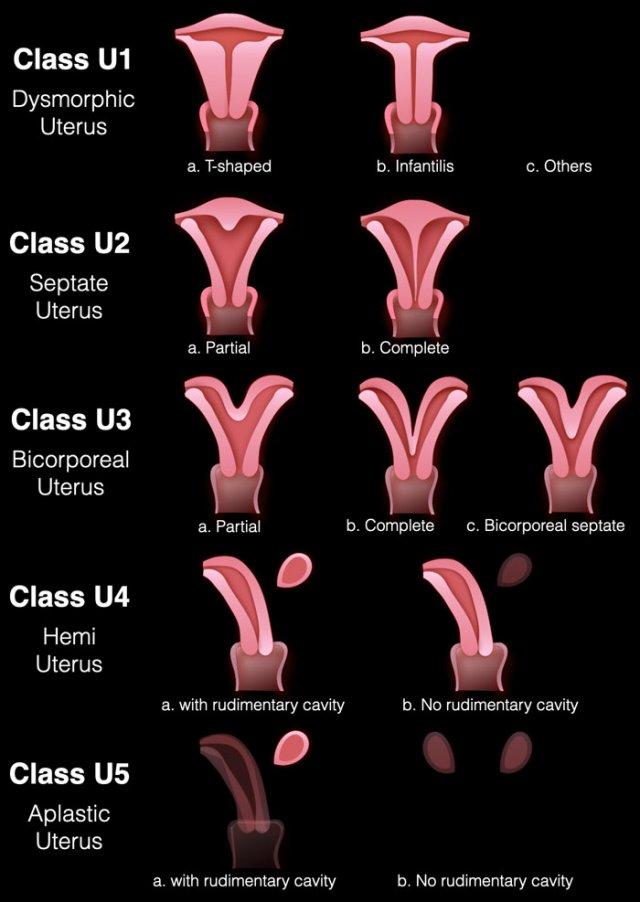
Bảng trình bày hệ thống phân loại châu Âu ESHRE/ESGE năm 2013.
Nhóm U0 là tử cung bình thường
Nhóm U1 là tử cung có hình dạng bất thường, biểu hiện dưới dạng buồng tử cung hình chữ T do thành tử cung dày bất thường, hoặc buồng tử cung hình chữ T do đường bờ ngoài bất thường (thể ấu trĩ – infantilis).
Nhóm U2 là kết quả của sự thất bại trong quá trình tiêu biến vách ngăn. Có sự lõm vào bên trong. Đường bờ ngoài của tử cung bình thường và đây là điểm phân biệt tử cung có vách ngăn với tử cung hai thân.
Nhóm U3 là tử cung hai thân với thân trái và thân phải do sự thất bại trong quá trình hợp nhất. Đường bờ ngoài bất thường với rãnh lõm bên ngoài ở đáy tử cung. Tử cung hai thân có vách ngăn vừa có rãnh lõm bên ngoài vừa có vách ngăn bên trong.
Nhóm U4 là nửa tử cung do sự thất bại một bên trong quá trình hình thành ống Müller.
Nhóm U5 là tử cung bất sản do sự thất bại hai bên trong quá trình hình thành ống Müller.
Nhóm U6 là các trường hợp chưa được phân loại